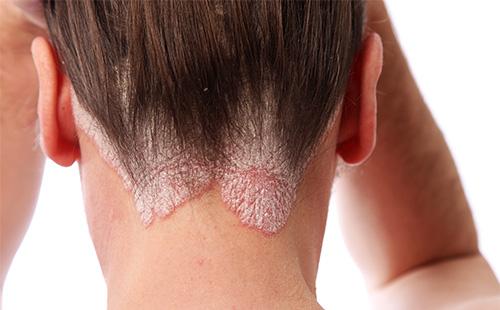
Данное заболевание известно еще с времен Гиппократа. Именно он описал симптомы. В частности, указал на высыпания, локализованные в волосистой части головы. В среднем данная патология встречается в 2-7% от общего числа населения. Может возникать в любом возрасте, даже у детей с четырех месяцев. Вовлеченность кожи головы при псориазе наблюдается у 50-80% пациентов. В мире страдают данной формой заболевания 125 млн человек.
Причины
Точные причины появления высыпаний ученые до сих пор не установили. Есть предположение о генетической природе патологии, когда под влиянием средовых факторов происходит манифестация симптомов. Наследственная предрасположенность подтверждается тем фактом, что дети, чьи отец или мать страдают псориазом, в 14% случаев имеют аналогичные проблемы со здоровьем. Если данная патология диагностирована у обоих родителей, то риск ее возникновения у ребенка возрастает до 40%.
По мнению большинства специалистов-дерматологов, псориаз является хроническим дерматозом, механизм возникновения которого обусловлен аутоиммунными процессами в организме. Это подтверждается наличием в крови пациентов иммунных комплексов, особенно в период прогрессирования высыпаний. Причем такие комплексы могут быть обнаружены не только на коже головы, но и в других органах и системах: почках, сердце и сосудах, печени, суставах.
Симптомы
Характерное проявление патологии — образование псориатических бляшек красноватого цвета. Поражение кожи головы чаще всего встречается у пациентов молодого возраста, подростков. Может сочетаться с другими высыпаниями (например, на конечностях или туловище) или же быть единственным симптомом.
Болезнь незаразная и неопасная, но создает психологические проблемы для пациента, особенно при большой площади поражения. Высыпания выглядят неэстетично: плоские воспалительные папулы, которые имеют четко очерченные границы и округлую форму. А на шероховатой поверхности расположены рыхлые серебристые чешуйки, которые легко соскабливаются.
Первично болезнь проявляется в виде папул небольшого размера — 1-2 мм. В последующем они увеличиваются в размерах и могут достигать диаметра 1-3 см. Иногда такие образования сливаются, формируя бляшки до 10 см и более.
Наиболее часто высыпания локализуются на границе роста волос в затылочной части и в области висков. Их появление сопровождается зудом, выпадением волос. Чешуйки отслаиваются, напоминая по виду перхоть. (Иногда патология прячется под маской себореи). Особенно это заметно на темной одежде. Все это создает определенный психологический дискомфорт для пациента. В итоге на нервной почве усиливается зуд, что приводит к дополнительной травматизации бляшек.
Выделяют следующие стадии развития патологии:
- манифестация и прогрессирование — появляются бляшки, происходит их постепенный рост;
- стационарный период — высыпания остаются стабильными в размерах;
- ремиссия — постепенное исчезновение бляшек.
После исчезновения бляшек на их месте еще некоторое время могут оставаться светлые участки кожи. Реже, наоборот, видны участки гиперпигментации (потемнения). Для псориаза головы характерно наличие так называемых «дежурных» высыпаний, когда даже в период ремиссии остаются одна или несколько небольших бляшек.
Выраженность проявлений при заболевании оценивается по международной шкале PASI. Она учитывает распространенность высыпаний и их размеры, характер воспалительного процесса. Выделяют следующие формы:
- индекс менее 15 — легкая форма;
- индекс более 15 − тяжелая форма.
Также есть три степени тяжести:
- легкая — поражено менее 50% кожи головы, есть небольшие покраснение, перхоть и зуд;
- умеренная — болезнь также затрагивает менее 50% скальпа, однако покраснение, перхоть и зуд более выражены;
- тяжелая — поражено более 50% головы, выражены покраснение, перхоть и зуд.
Диагностика
Определяют заболевание по наличию характерных высыпаний. В некоторых случаях может понадобиться микроскопическое исследование бляшек. Относительно редко проводят биопсию пораженных участков. Как видно из таблицы, болезнь важно отличить от некоторых других патологий.
Таблица — Дифференциальная диагностика
| Заболевание | Отличие от псориаза |
|---|---|
| Себорея | — Высыпания ограничены кожей головы и не заходят за лобную линию волос; — поражения меньших размеров и выраженности; — нет изменений на других участках тела |
| Атопическая экзема головы | — Сопровождается сильным зудом; — есть царапины от расчесов; — менее выражены размеры высыпаний; — иногда сопровождается бактериальной суперинфекцией; — могут выявляться высыпания на других участках тела |
Лечение
Терапия зависит от степени выраженности процесса. Из системных лекарственных средств применяются:
- дезинтоксикационные;
- антигистаминные;
- ретиноиды;
- гепатопротекторы;
- цитостатики;
- иммунодепрессанты;
- глюкокортикоиды.
Обязательным условием лечения является применение местных препаратов. Опять же их выбор зависит от степени распространенности и стадии псориаза. Так, например, на начальном этапе, когда идет прогрессирование высыпаний, большинство дерматологов рекомендует использовать глюкокортикоидные препараты местного действия и увлажняющие косметические средства. На стадии стабилизации процесса достаточно обеспечить адекватный уход с применением противовоспалительных, кератолитических или увлажняющих препаратов.
Базовый уход
Для улучшения состояния кожи головы лучше использовать специальные шампуни, обладающие смягчающим и очищающим действиями. В их состав входят мочевина, сера и салициловая кислота. Примеры:
- Oliprox;
- Babybene;
- Ducray Kertyol PSO;
- Sorion.
Пациенты особенно отмечают эффективность геля BabyBene. Он наносится на кожу головы и смачивается водой. Это можно делать на ночь. Утром вместе с препаратом удаляются и чешуйчатые наслоения. При необходимости лечение можно повторить.
Из отечественных препаратов рекомендуют линию «Эмолиум». В нее входят шампунь и специальная эмульсия, обладающие смягчающим и увлажняющим действиями. Это обеспечивается благодаря входящим в состав линоленовой кислоте, мочевине, маслам карите и макадамии. Данные средства могут применяться для базового ежедневного ухода.
При легкой форме патологии регулярного использования специального шампуня часто достаточно, чтобы контролировать проблему. В аптеке представлено огромное количество таких косметических средств. Их осторожно наносят на мокрые волосы, слегка массируют кожу. Затем можно оставить средство на несколько минут, после чего смыть. Некоторые из таких препаратов оснащены специальными распылителем или пипеткой, что значительно облегчает их использование. Другие продукты можно наносить на сухую кожу головы и затем оставлять действовать в течение нескольких часов, предпочтительно в течение ночи. После того как средство подействует, его смывают.
Обычные шампуни от перхоти также могут применяться. Однако лишь время от времени. Несмотря на то, что они немного улучшают состояние, при длительном применении слишком пересушивают кожу. Наиболее оптимальным вариантом является применение нейтральных шампуней, не раздражающих кожные покровы.
Особенно важно излишне не раздражать кожу, потому что это может усугубить симптомы. Кроме того, при уходе за волосами нужно быть аккуратным, не травмировать кожные покровы, даже если порой высыпания сильно чешутся. Женщинам следует избегать укладок, лучше отказаться от горячего фена, не применять лаки и спреи.
Противовоспалительные меры
После очищения кожи и удаления чешуйчатых наслоений целью лечения является устранение явлений дерматита. Оно проводится с помощью препаратов кортизона местного действия и комбинированных лекарственных средств.
Применение глюкокортикоидов возможно в различных лекарственных формах: эмульсия, шампунь или спрей. Используемые для этой цели глюкокортикоиды имеют различную силу действия (класс). Например, применяются:
- клобетазол — класс IV;
- бетаметазона валерат — класс III;
- мометазона фуроат — класс III.
Препараты кортизона нельзя использовать более четырех-шести недель: активный ингредиент делает кожу более тонкой и чувствительной, она становится восприимчивой к инфекциям.
Часто используется комбинация бетаметазона (класс III) с аналогом витамина D3 − кальципотриолом. Существуют также препараты, содержащие только кальципотриол. Например, «Такальцитол». Он подходит для использования в течение длительного периода (до одного года).
Препараты с дитранолом (цигнолин или антралин) часто применяют в дерматологической практике. Вещество известно с 1916 года, считается эффективным в местной антипсориатической терапии. Оказывает противовоспалительное действие благодаря уменьшению иммунных комплексов, замедляет быструю пролиферацию клеток кожи, характерную для псориаза, улучшает дифференцировку клеточного состава дермы. Важно, что на фоне применения данного препарата не наблюдается атрофия кожного покрова. Проблема заключается в том, что вещество окисляется до коричневато-черноватого цвета при контакте с кислородом и создает зоны окрашивания на контактных предметах и коже. Для лечения псориаза головы его наносят на короткий промежуток времени (минутная терапия) и затем смывают.
Восстановить волосы помогают дегтярные шампуни. Они также уменьшают выраженность и величину высыпаний. Такие косметические средства можно использовать для мытья головы курсами.
Схема местной терапии
Схематично основные этапы местной терапии псориаза на голове выглядят следующим образом.
- Очищение кожи. Наносят гель BabyBene. Предпочтительно применение в течение ночи. Возможно многократное использование.
- Гормоны. Применяют однокомпонентные глюкокортикоиды: Clarelux, Clobex, Deflatop, эмульсия Monovo. А также препараты на основе глюкокортикоида и витамина D3: гель Daivonex.
- Негормональная терапия. Используют дитранол. Рецепт препарата: дитранол (0,25% или 0,5%), салициловая кислота (5%), масло Silix (до 100 мл). Наносят с использованием одноразовых перчаток. Начинать рекомендуют с концентрации действующего вещества 0,25%. Стартовое время процедуры — десять минут. Далее каждые три дня увеличивают время аппликации на пять минут. И так до 30 минут. Если не происходит полного исчезновения симптомов, то концентрацию дитранола увеличивают до 0,5%.
- Средства с дегтем. Используют 4%-ный раствор дегтя (шампунь).
- Фототерапия. Ультрафиолет типа B с узким спектром с использованием «световой» расчески.
Лекарства системного действия
Их назначают только в случаях, когда местное лечение и светотерапия не дали желаемого эффекта. Либо при тяжелом течении заболевания. Препараты с доказанной эффективностью перечислены списком.
- «Метотрексат». Может привести к значительной регрессии чешуйчатых высыпаний через четыре-восемь недель после начала терапии. Считается, что активный ингредиент этого препарата влияет на иммунную систему и замедляет чрезмерный рост клеток кожи. Однако часто после отмены лекарства появляются новые очаги, зачастую устойчивые к терапии. Кроме того, «Метотрексат» имеет множество побочных эффектов. В частности, оказывает повреждающее действие на ткань почек.
- «Циклоспорин А». Доказано, что препарат эффективен при всех формах псориаза. Это один из иммунодепрессантов, которые подавляют функцию иммунной системы. Тем не менее он также вызывает множество серьезных осложнений. Например, повреждения желудочно-кишечного тракта или почечную недостаточность.
- Биологически активные протеины. Это искусственно синтезированные белки, которые идентичны таковым в организме человека. Редко провоцируют побочные реакции или аллергию. Лекарства на их основе («Инфликсимаб», «Эфализумаб») являются относительно новыми, в отношении них нет долгосрочных исследований. Стоимость их высока, поэтому они назначаются пациентам, устойчивым к терапии стандартными средствами.
Не занимайтесь самолечением. Неправильное применение лекарств, в том числе дорогостоящих, может не только не улучшить состояние, но и вызвать обострение. В то же время оптимально подобранная врачом на основе профессионального опыта схема терапии позволяет во многих случаях уменьшить симптомы патологии, значительно продлить ремиссию.